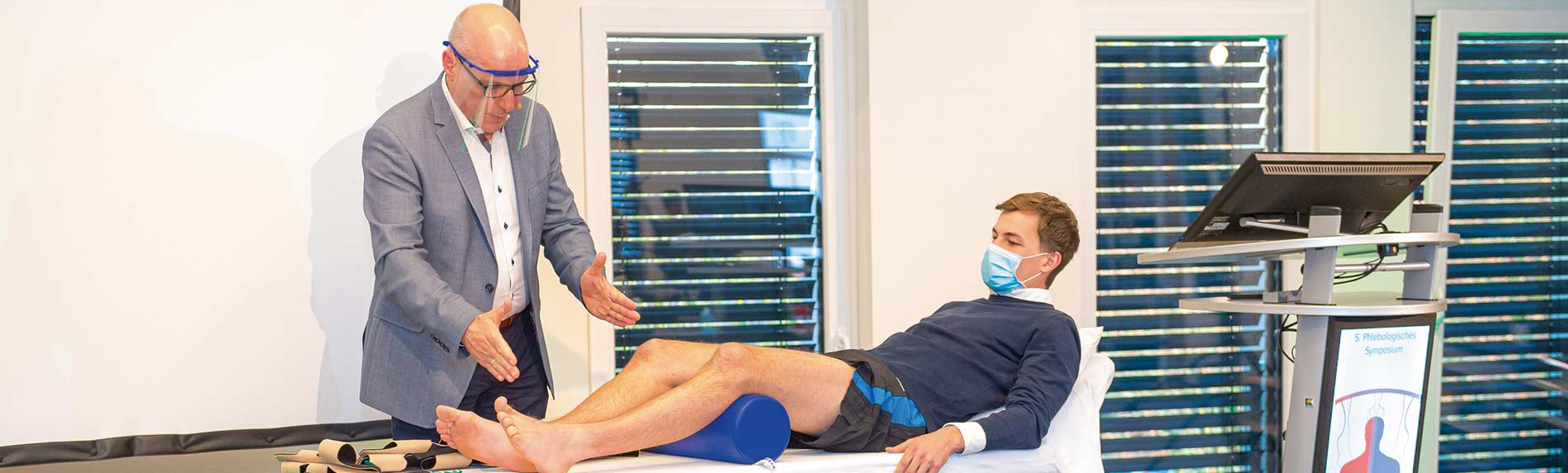
Thematisch wurden die Lasertherapie, das Lipödem, Thrombose und Behandlungsmöglichkeiten der Varikose mit Blick auf Lebensqualität sowie Differenzialdiagnosen beleuchtet. Fallberichte, Neuerungen aus den Leitlinien und konkrete Hinweise für den Arbeitsalltag – Norbert Schöttler, Wundexperte, Münster, demonstrierte live die richtige Handhabung von medizinischen adaptiven Kompressionssystemen (MAK) – machten das Symposium zu einer praxisrelevanten Fortbildung.
Der wissenschaftliche Leiter Prof. Dr. med. Tobias Görge, Münster, betonte, dass es das Ziel sei, Ärzten in Klinik und Niederlassung, Wiedereinsteigern sowie Therapeuten und Versorgungsfachkräften des medizinischen Fachhandels einen umfassenden Einblick in aktuelle phlebologische Themen zu bieten. Er freute sich, 115 Online-Teilnehmende aus Deutschland uns sieben weiteren Nationen begrüßen zu dürfen.
Gelebte Phlebologie
Prof. Dr. Görge eröffnete die Veranstaltung mit einem Vortrag „Update Livedovaskulopathie – Diagnostik und Therapie“ und berichtete über klinische Charakteristika der Krankheit, die Diagnosestellung und Differentialdiagnostik. Symptome wie eine Livedo racemosa Zeichnung am Bein, Blitzfigurenartige Läsionen der Haut und eine Atrophie blanche = weiße Narben, die durch Abheilen der Ulzerationen entstünden, seien klinische Charakteristika der Livedovaskulopathie. Lokalisiert seien die Livedo racemosa Zeichnung sowie die Ulzerationen hauptsächlich im Bereich des Fußes. Man könne die Krankheit auch als Hautinfarkt beschreiben, da es zu einem nekrotischen Absterben der Haut komme. Eine Diagnose erfordere eine gründliche Anamnese, ggf. eine Biopsie und die Einbeziehung diverser Laborwerte. Der Hautinfarkt müsse sofort und systematisch behandelt werden, wobei die Antikoagulation die besten Aussichten auf Therpieerfolg liefere.
Dauerbrenner und Top-Aktuelles
Dr. med. Tom Schilling, Wernigerode, betrachtete die Themen „Verlängerte Sekundärprophylaxe nach venöser Thromboembolie (VTE) /Covid-19 und Thrombose“. Patienten, die max. 9-12 Monate mit Antikoagulation behandelt werden, würden häufig Rezidive aufweisen. In der Gesamtgruppe der Thromboemboliepatienten trete nach 10 Jahren eine Rezidivquote von mindestens 30% auf. Eine prolongierte Therapie in reduzierter Dosis Rivaroxaban oder Apixaban sei in dieser intermediären Gruppe das primäre Denken. Weiter ging Dr. Schilling auf den Zusammenhang von Covid-19 und VTE ein. In einer Untersuchung sei von 745 Patienten bei 66 Patientinnen und Patienten eine VTE diagnostiziert wurden. Das entspräche einer tiefen Venenthrombose (TVT)-Prävalenz von 46,1%. Es werde vermutet, dass die Lungenarterien-Thromben bei diesen Patienten wahrscheinlich eine de novo Thrombusbildung darstellten, die ein embolisches Phänomen hervorrufen. Das könnte eine Erklärung für das langsame Einsetzen der Atemnot sein. Bei Covidpatienten gäbe es Nachweise von Makrothromben. Er betonte, dass die Covid-19-Infektion eine systemische Gefäßentzündung sei.
PD Dr. med. Dr. rer. nat. Jan Ehrchen, Münster, ging in seinem Vortrag „Nicht nur Stauung – Differentialdiagnostik bei „Rotem Bein““ neben einer Stauungsdermatitis auf infektiöse Ursachen für Entzündungen und Verhärtungen der Haut am Bein ein. Besonders eine Abgrenzung von einem durch Streptokokken bedingten Erysipel zu einer durch Staphylokokken bedingten Phlegmone sei erforderlich, um richtig therapieren zu können. Eine Bestimmung der Laborparameter könne hier hilfreich sein: Ein CRP (C-reaktives Protein) > 3,3 mg/dl und Leukozyten > 8200 /µl würden auf ein vorliegendes Erysipel hindeuten. Weiter stellte Dr. Ehrchen entzündliche und infektiöse Dermatosen wie das Erythema nodosum oder eine tiefe Morphea vor und stellte diese in Abgrenzung zur Stauungsdermatitis. Er arbeitete klar heraus, dass es wichtig sei, mögliche Differentialdiagnostik der durch die CVI bedingten Hautveränderungen im Hinterkopf zu haben. Eine gründliche Anamnese und Befunderhebung sei neben ggf. zusätzlichen Laboruntersuchungen unabdingbar.
„Allergologischen Fragestellungen in der Phlebologie“ ging PD Dr. med. Eva Valesky, Frankfurt, nach. Reaktionen der Haut auf Kompressionsstrümpfe seien oft der Fall. Rund 60% der Patienten, die Kompressionsstrümpfe tragen, hätten Probleme mit trockener Haut und Juckreiz unter der Kompression. Jedoch seien Kontaktallergien auf Kompressionsstrümpfe bzw. das Material äußerst selten. Es sei aber wichtig, dass die Patienten mindestens einmal täglich Hautpflege benutzen und ggf. auch eine Spannung auf den Haftrand minimieren. Allergische Sofort-Typ Reaktionen auf Verödungsmittel wie Polidocanol seien eher selten. Dr. Valesky stellte relevante Symptome einer Typ-I-Allergie auf Lokalanästhetika heraus, wie beispielsweise Angioödem, Rhinitis oder auch Urtikaria. Nicht jede Reaktion der Haut sei mit einer Allergie zu erklären. Eine Anamnese und ein klinischer Befund stünden vor der allergologischen Diagnostik.
Perlen in der täglichen Praxis
Mit klinischen Fällen die praktische Phlebologie aufleben lassen
„Phlebologie in der Praxis: Chancen und Limits“ zeigte Dr. med. Andreas H. Dietrich, Gmund a. Tegernsee, auf. Die Zusatzweiterbildung Phlebologie werde immer seltener angeboten und es sei schwierig, die Weiterbildung abzuschließen, da das große Spektrum an Anforderungen, die erfüllt werden müssen, eigentlich nur von Spezialkliniken vollumfänglich angeboten werden könne. Fachlich wie organisatorisch gäbe es Chancen aber auch Limits z.B. bei den Anforderungen an ambulantes Operieren in Praxen, da die Hygienevorschriften sehr umfangreich seien. Dr. Dietrich gab weiter Einblicke in die Abrechnung phlebologischer Leistungen. Er sehe ein Dilemma darin, dass die Grundvoraussetzung aufrechterhalten werden müsse, man sich als Arzt mit verschiedenen Krankheitsbildern beschäftigen möchte aber nicht jede Therapie anbieten könne.
Dr. med. Marie Luise Schiffmann, Münster, stellte einen spannenden Fall aus der phlebologischen Sprechstunde vor: „Druckschmerzhafte Varikosis am ganzen Körper?“ Es handle sich um eine Patientin mit multiplen blau-livid gefärbten Noduli an Armen, Beinen und Rumpf. Die Stellen waren druckempfindlich und schmerzhaft bei Sonnenexposition und Hitze. Eine sonographische Darstellung und eine histologische Untersuchung zeigten eine Vereinbarkeit mit einer kavernösen Malformation. Eine molekulargenetische Diagnose zeigte letztendlich Auffälligkeiten des GLMN-Gens und bestätigte die Diagnose einer Glomuvenösen Malformation (GVM). Therapiert wurde mit einer Sklerosierung mit 0,5%-igem Polidocanol. Die Stellen verblassten und die Druckschmerzhaftigkeit ging im Laufe der Behandlung deutlich zurück. Auch das kosmetische Ergebnis überzeugte und so konnte insgesamt die Lebensqualität der Patientin verbessert werden.
Dr. med. Jasmin Woitalla-Bruning, Hamburg, sprach über „Überraschungsbefunde in der phlebologischen Sprechstunde“. Heutiger Goldstandard für die Untersuchung von Beinvenen sei die Duplexsonographie. So sei eine aussagekräftige und nicht-invasive Diagnostik venöser Erkrankungen möglich. Auch eine Beurteilung der umliegenden Strukturen könne erfolgen. Dr. Woitalla-Bruning stellte ein Potpourri von Nebenbefunden aus der phlebologischen Sprechstunde dar. Sie betonte, dass es wichtig sei, nicht nur dem bloßen Auge zu trauen, sondern auch eine weiterführende Diagnostik oftmals sinnvoll sei. Suspekte Befunde müssten weiter abgeklärt werden und Differentialdiagnosen sollten im Kopf behalten werden. Ein ganz wichtiger Punkt sei die interdisziplinäre Zusammenarbeit mit anderen Fachabteilungen.
Carolin Mitschang, Münster, erläuterte in ihrem Vortrag „Lebensqualität und Radiofrequenzablation“ die Bedeutung der allgemeinen und der gesundheitsbezogenen Lebensqualität. Bezugnehmend auf die gesundheitliche Lebensqualität ging sie auf den Dermatology Life Quality Index (DLQI) ein, der für eine Vielzahl an Hauterkrankungen entwickelt wurde. Dieser wurde als Grundlage benutzt und bei 119 Venenpatienten präoperativ und 117 davon postoperativ angewendet mit einer max. Score von 30 Punkten (maximale Beeinflussung auf das Leben). Die Daten der Studie ergaben präoperativ einen medianen DLQI Gesamtscore von 6 Punkten und postoperativ von 2 Punkten. Es konnte eine Verbesserung im Punktwert prä- zu postoperativ mit einem Median von 3 Punkten bei n=117 festgehalten werden und somit eine Verbesserung der Lebensqualität der Patienten postoperativ.
„Mögliche Nutzen einer Kompressionstherapie bei Psoriasis“ war Thema von Dr. med. Jana Ziob, Bonn. Klassische Indikationen für Kompressionstherapie seien chronische Venenerkrankungen, thromboembolische Venenkrankheiten, Ödeme sowie weitere Indikationen wie z.B. entzündliche Dermatosen der Beine. Neben den mechanischen Wirkmechanismus der Kompressionstherapie verdeutlichte Dr. Ziob auch den zellulären Wirkmechanismus der Kompressionstherapie. Beispielsweise nehme die Kapillardichte nach ca. zwei Wochen zu und es sei ein Anstieg der inflammatorischen Botenstoffe (z.B. Interleukin-6) zu bemerken.
Chronisch entzündliche Dermatosen, wozu auch die Psoriasis gehöre, seien häufig therapieresistent an unteren Extremitäten. Die Kompressionstherapie nehme aber in der Reduktion der Inflammation einen wichtigen Pfeiler in der Therapie ein. Das Themenfeld biete viel Potenzial für Forschung und werde auch, so Dr. Ziob, in den nächsten Jahren spannende neue Ergebnisse liefern.
Thematisch wurden die Lasertherapie, das Lipödem, Thrombose und Behandlungsmöglichkeiten der Varikose mit Blick auf Lebensqualität sowie Differenzialdiagnosen beleuchtet. Fallberichte, Neuerungen aus den Leitlinien und konkrete Hinweise für den Arbeitsalltag – Norbert Schöttler, Wundexperte, Münster, demonstrierte live die richtige Handhabung von medizinischen adaptiven Kompressionssystemen (MAK) – machten das Symposium zu einer praxisrelevanten Fortbildung.
Der wissenschaftliche Leiter Prof. Dr. med. Tobias Görge, Münster, betonte, dass es das Ziel sei, Ärzten in Klinik und Niederlassung, Wiedereinsteigern sowie Therapeuten und Versorgungsfachkräften des medizinischen Fachhandels einen umfassenden Einblick in aktuelle phlebologische Themen zu bieten. Er freute sich, 115 Online-Teilnehmende aus Deutschland uns sieben weiteren Nationen begrüßen zu dürfen.
Gelebte Phlebologie
Prof. Dr. Görge eröffnete die Veranstaltung mit einem Vortrag „Update Livedovaskulopathie – Diagnostik und Therapie“ und berichtete über klinische Charakteristika der Krankheit, die Diagnosestellung und Differentialdiagnostik. Symptome wie eine Livedo racemosa Zeichnung am Bein, Blitzfigurenartige Läsionen der Haut und eine Atrophie blanche = weiße Narben, die durch Abheilen der Ulzerationen entstünden, seien klinische Charakteristika der Livedovaskulopathie. Lokalisiert seien die Livedo racemosa Zeichnung sowie die Ulzerationen hauptsächlich im Bereich des Fußes. Man könne die Krankheit auch als Hautinfarkt beschreiben, da es zu einem nekrotischen Absterben der Haut komme. Eine Diagnose erfordere eine gründliche Anamnese, ggf. eine Biopsie und die Einbeziehung diverser Laborwerte. Der Hautinfarkt müsse sofort und systematisch behandelt werden, wobei die Antikoagulation die besten Aussichten auf Therpieerfolg liefere.
Dauerbrenner und Top-Aktuelles
Dr. med. Tom Schilling, Wernigerode, betrachtete die Themen „Verlängerte Sekundärprophylaxe nach venöser Thromboembolie (VTE) /Covid-19 und Thrombose“. Patienten, die max. 9-12 Monate mit Antikoagulation behandelt werden, würden häufig Rezidive aufweisen. In der Gesamtgruppe der Thromboemboliepatienten trete nach 10 Jahren eine Rezidivquote von mindestens 30% auf. Eine prolongierte Therapie in reduzierter Dosis Rivaroxaban oder Apixaban sei in dieser intermediären Gruppe das primäre Denken. Weiter ging Dr. Schilling auf den Zusammenhang von Covid-19 und VTE ein. In einer Untersuchung sei von 745 Patienten bei 66 Patientinnen und Patienten eine VTE diagnostiziert wurden. Das entspräche einer tiefen Venenthrombose (TVT)-Prävalenz von 46,1%. Es werde vermutet, dass die Lungenarterien-Thromben bei diesen Patienten wahrscheinlich eine de novo Thrombusbildung darstellten, die ein embolisches Phänomen hervorrufen. Das könnte eine Erklärung für das langsame Einsetzen der Atemnot sein. Bei Covidpatienten gäbe es Nachweise von Makrothromben. Er betonte, dass die Covid-19-Infektion eine systemische Gefäßentzündung sei.
PD Dr. med. Dr. rer. nat. Jan Ehrchen, Münster, ging in seinem Vortrag „Nicht nur Stauung – Differentialdiagnostik bei „Rotem Bein““ neben einer Stauungsdermatitis auf infektiöse Ursachen für Entzündungen und Verhärtungen der Haut am Bein ein. Besonders eine Abgrenzung von einem durch Streptokokken bedingten Erysipel zu einer durch Staphylokokken bedingten Phlegmone sei erforderlich, um richtig therapieren zu können. Eine Bestimmung der Laborparameter könne hier hilfreich sein: Ein CRP (C-reaktives Protein) > 3,3 mg/dl und Leukozyten > 8200 /µl würden auf ein vorliegendes Erysipel hindeuten. Weiter stellte Dr. Ehrchen entzündliche und infektiöse Dermatosen wie das Erythema nodosum oder eine tiefe Morphea vor und stellte diese in Abgrenzung zur Stauungsdermatitis. Er arbeitete klar heraus, dass es wichtig sei, mögliche Differentialdiagnostik der durch die CVI bedingten Hautveränderungen im Hinterkopf zu haben. Eine gründliche Anamnese und Befunderhebung sei neben ggf. zusätzlichen Laboruntersuchungen unabdingbar.
„Allergologischen Fragestellungen in der Phlebologie“ ging PD Dr. med. Eva Valesky, Frankfurt, nach. Reaktionen der Haut auf Kompressionsstrümpfe seien oft der Fall. Rund 60% der Patienten, die Kompressionsstrümpfe tragen, hätten Probleme mit trockener Haut und Juckreiz unter der Kompression. Jedoch seien Kontaktallergien auf Kompressionsstrümpfe bzw. das Material äußerst selten. Es sei aber wichtig, dass die Patienten mindestens einmal täglich Hautpflege benutzen und ggf. auch eine Spannung auf den Haftrand minimieren. Allergische Sofort-Typ Reaktionen auf Verödungsmittel wie Polidocanol seien eher selten. Dr. Valesky stellte relevante Symptome einer Typ-I-Allergie auf Lokalanästhetika heraus, wie beispielsweise Angioödem, Rhinitis oder auch Urtikaria. Nicht jede Reaktion der Haut sei mit einer Allergie zu erklären. Eine Anamnese und ein klinischer Befund stünden vor der allergologischen Diagnostik.
Perlen in der täglichen Praxis
Mit klinischen Fällen die praktische Phlebologie aufleben lassen
„Phlebologie in der Praxis: Chancen und Limits“ zeigte Dr. med. Andreas H. Dietrich, Gmund a. Tegernsee, auf. Die Zusatzweiterbildung Phlebologie werde immer seltener angeboten und es sei schwierig, die Weiterbildung abzuschließen, da das große Spektrum an Anforderungen, die erfüllt werden müssen, eigentlich nur von Spezialkliniken vollumfänglich angeboten werden könne. Fachlich wie organisatorisch gäbe es Chancen aber auch Limits z.B. bei den Anforderungen an ambulantes Operieren in Praxen, da die Hygienevorschriften sehr umfangreich seien. Dr. Dietrich gab weiter Einblicke in die Abrechnung phlebologischer Leistungen. Er sehe ein Dilemma darin, dass die Grundvoraussetzung aufrechterhalten werden müsse, man sich als Arzt mit verschiedenen Krankheitsbildern beschäftigen möchte aber nicht jede Therapie anbieten könne.
Dr. med. Marie Luise Schiffmann, Münster, stellte einen spannenden Fall aus der phlebologischen Sprechstunde vor: „Druckschmerzhafte Varikosis am ganzen Körper?“ Es handle sich um eine Patientin mit multiplen blau-livid gefärbten Noduli an Armen, Beinen und Rumpf. Die Stellen waren druckempfindlich und schmerzhaft bei Sonnenexposition und Hitze. Eine sonographische Darstellung und eine histologische Untersuchung zeigten eine Vereinbarkeit mit einer kavernösen Malformation. Eine molekulargenetische Diagnose zeigte letztendlich Auffälligkeiten des GLMN-Gens und bestätigte die Diagnose einer Glomuvenösen Malformation (GVM). Therapiert wurde mit einer Sklerosierung mit 0,5%-igem Polidocanol. Die Stellen verblassten und die Druckschmerzhaftigkeit ging im Laufe der Behandlung deutlich zurück. Auch das kosmetische Ergebnis überzeugte und so konnte insgesamt die Lebensqualität der Patientin verbessert werden.
Dr. med. Jasmin Woitalla-Bruning, Hamburg, sprach über „Überraschungsbefunde in der phlebologischen Sprechstunde“. Heutiger Goldstandard für die Untersuchung von Beinvenen sei die Duplexsonographie. So sei eine aussagekräftige und nicht-invasive Diagnostik venöser Erkrankungen möglich. Auch eine Beurteilung der umliegenden Strukturen könne erfolgen. Dr. Woitalla-Bruning stellte ein Potpourri von Nebenbefunden aus der phlebologischen Sprechstunde dar. Sie betonte, dass es wichtig sei, nicht nur dem bloßen Auge zu trauen, sondern auch eine weiterführende Diagnostik oftmals sinnvoll sei. Suspekte Befunde müssten weiter abgeklärt werden und Differentialdiagnosen sollten im Kopf behalten werden. Ein ganz wichtiger Punkt sei die interdisziplinäre Zusammenarbeit mit anderen Fachabteilungen.
Carolin Mitschang, Münster, erläuterte in ihrem Vortrag „Lebensqualität und Radiofrequenzablation“ die Bedeutung der allgemeinen und der gesundheitsbezogenen Lebensqualität. Bezugnehmend auf die gesundheitliche Lebensqualität ging sie auf den Dermatology Life Quality Index (DLQI) ein, der für eine Vielzahl an Hauterkrankungen entwickelt wurde. Dieser wurde als Grundlage benutzt und bei 119 Venenpatienten präoperativ und 117 davon postoperativ angewendet mit einer max. Score von 30 Punkten (maximale Beeinflussung auf das Leben). Die Daten der Studie ergaben präoperativ einen medianen DLQI Gesamtscore von 6 Punkten und postoperativ von 2 Punkten. Es konnte eine Verbesserung im Punktwert prä- zu postoperativ mit einem Median von 3 Punkten bei n=117 festgehalten werden und somit eine Verbesserung der Lebensqualität der Patienten postoperativ.
„Mögliche Nutzen einer Kompressionstherapie bei Psoriasis“ war Thema von Dr. med. Jana Ziob, Bonn. Klassische Indikationen für Kompressionstherapie seien chronische Venenerkrankungen, thromboembolische Venenkrankheiten, Ödeme sowie weitere Indikationen wie z.B. entzündliche Dermatosen der Beine. Neben den mechanischen Wirkmechanismus der Kompressionstherapie verdeutlichte Dr. Ziob auch den zellulären Wirkmechanismus der Kompressionstherapie. Beispielsweise nehme die Kapillardichte nach ca. zwei Wochen zu und es sei ein Anstieg der inflammatorischen Botenstoffe (z.B. Interleukin-6) zu bemerken.
Chronisch entzündliche Dermatosen, wozu auch die Psoriasis gehöre, seien häufig therapieresistent an unteren Extremitäten. Die Kompressionstherapie nehme aber in der Reduktion der Inflammation einen wichtigen Pfeiler in der Therapie ein. Das Themenfeld biete viel Potenzial für Forschung und werde auch, so Dr. Ziob, in den nächsten Jahren spannende neue Ergebnisse liefern.
Hot Topic – Laser und mehr
Dr. Dr. med. univ. Hans Bayer, Freiburg, gab in seine Vortrag „Besenreiser /Haut und Haare: Lasertherapie am Bein“ einen Überblick über die Behandlung mit Lasertherapie, wobei die Behandlung am Bein einer der am häufigsten nachgefragten Eingriffe sei – ob zur Narbenbehandlung oder zur Haarentfernung. Hier werde, wie auch bei der Tattooentfernung, mittels Photothermolyse gearbeitet. In der Gruppe der 25-jährigen habe jeder vierte ein Tattoo und rund 10% der Tätowierten wollen ihr Tattoo wieder entfernen lassen. Dr. Bayer ging auf die NISV (Verordnung zum Schutz vor schädlichen Wirkungen nichtionisierender Strahlung bei der Anwendung beim Menschen) ein, die ab 01.01.2021 greift und ab diesem Zeitpunkt nur noch Ärzte eine Lasertherapie durchführen dürften. Er wies darauf hin, dass die Lasertherapie mit Photothermolyse sicher sei, man jedoch bewusst damit umgehen müsse, um keine Schäden wie z.B. Verbrennungen der Haut, anzurichten.
Prof. Dr. Peter Arne Gerber, Düsseldorf, gab einen Überblick über die „Medizinisch-ästhetische Lasertherapie mit Fokus auf das Gesicht“. Er stellte Gefäßlaser vor und ging auf Indikationen für Laserbehandlungen im Gesicht ein, z.B. die Entfernung von Tattoos oder Pigmentflecken. Er gab eine Übersicht über Wellenlängen und Pulsdauer der Lasertherapie, die vor jedem Eingriff gut geplant werden müssten, um Komplikationen zu vermeiden. Ein Teil des Vortrags thematisierte das Wirkprinzip der Lasertherapie sowie mögliche Nebenwirkungen. Generell hielt Prof. Dr. Gerber fest, sei die Lasertherapie ein essentieller Bestandteil der täglichen ästhetischen dermatologischen Praxis und eine Kernkompetenz, die in die Hände von Ärzten gehöre und nicht in die Kosmetik- oder Tattoostudios.
Dr. med. Stefan Rapprich, Bad Soden, bot mit seinem Thema „Lipödem – aktueller Stand der Therapie“ einen Einblick zu Diagnostik und Therapiemöglichkeiten des Lipödems. Die Erstmanifestation des Lipödems sei häufig auf hormonelle Schwankungen der Frau zurückzuführen. Dr. Rapprich erläuterte einige Eckpunkte, die für eine Liposuktion gegeben sein müssen und stellte zwei gewebeschonende Methoden der Liposuktion vor – die Vibrations-assistierte Liposuktion (Power Assisted Liposuction – PAL) und die Wasserstrahl-assistierte Liposuktion (Water Jet Assisted Liposuction – WAL). In erster Linie sei die Liposuktion mit einer Schmerztherapie vergleichbar und sei eine wirksame Therapie beim Lipödem, funktioniere aber nur in einem umfassenden Therapiekonzept aus Ernährung, Sport, Kompression, MLD und psychologischer Unterstützung. Nur die Verbindung dieser Aspekte könne gute Ergebnisse hervorbringen.
Unter anderen Umständen
Ian Del Conde, MD, Miami, USA, eröffnete den letzten Block mit dem Thema „Radiofrequency ablation of varicosis – diagnosis, indicatin and treatment in the USA“. Venöse Insuffizienz sei eine weit verbreitete Erkrankung, für die viele Therapieoptionen existieren. Für eine optimale Behandlung sei die richtige Patientenauswahl wichtig. Es müssten die richtigen Symptome der Hypertonie vorliegen sowie eine korrekte körperliche Untersuchung und die entsprechenden Ergebnisse sowie die richtigen Duplexbefunde. Für die Therapie von insuffizienten Venen stünden verschiedene Möglichkeiten zur Verfügung wie thermische Tumeszenz (TT) (beispielsweise Radiofrequenzablation und Laserablation) oder nicht-thermische und nicht-Tumeszenz Verfahren (NTNT) wie z.B. Cyanoacrylat-Kleber, mechanisch-chemische Ablation und Mikroschaumverödung. Als letzte Möglichkeit könne man auch chirurgisch eingreifen und z.B. ein Stripping durchführen. Man dürfe sich nicht nur auf den Reflux der Stammvene konzentrieren, sondern müsse die Begleittherapien kennen, die man dem Patienten anbieten könne. Auch müsse man überlegen, welche anderen Möglichkeiten es darüber hinaus gebe, um den Patienten therapieren zu können.
„Welche Indikationen hat die Kompression in der Schwangerschaft?“ Dieser Frage ging Dr. med. Erika Mendoza, Wunstorf nach. Neben den bekannten Indikationen könne Kompression auch bei Übelkeit und Erbrechen Linderung bringen. Ein Kompressionsstrumpf der Klasse I in AD reiche aus, um die Lebensqualität schwangerer Frauen im ersten Trimester zu verbessern. Dr. Mendoza stellte eine randomisierte Studie im Cross-Design vor, bereits 2016 publiziert, bei der die Auswirkung von Kompressionsstrümpfen auf Beschwerden wie Übelkeit und Erbrechen in der SSW 8-16 untersucht wurde. Es zeigte sich, dass ein Tragen von Kompressionsstrümpfen in der Schwangerschaft signifikant die Lebensqualität durch Verringerung der Symptome (Übelkeit, Erbrechen, Schwindel) verbessern würde.
Die Vorbereitungen für das 6. Internationale Phlebologische Symposium, das am 25. November 2021 in Berlin stattfinden wird, sind bereits in vollem Gange.
Mehr Informationen zu den Veranstaltungen der Juzo Akademie finden Sie unter juzo.de/akademie.
Bilder: Juzo
Fotograf: Markus Bachmann
Julius Zorn GmbH
Juzo mit Hauptsitz im bayerischen Aichach wurde 1912 in Zeulenroda (Thüringen) gegründet und beschäftigt weltweit über 1.100 Mitarbeitenden. Mit der Schwesterfirma in den USA und den verschiedenen Tochterfirmen und Vertriebsorganisationen in Europa und Kanada bedient der Hersteller medizinischer Hilfsmittel einen internationalen Markt. Als Spezialist mit über 100 Jahren Erfahrung in der Kompressionstherapie hat Juzo es sich zur Aufgabe gemacht die Lebensqualität der Patientinnen und Patienten zu verbessern und Beschwerden nachhaltig zu lindern. Dafür produziert das Unternehmen innovative Produkte – größtenteils „Made in Germany“ – aus den Bereichen Phlebologie, Lymphologie, Narbenmanagement und Orthopädie wie Kompressionsversorgungen in Rund- und Flachstrick sowie Bandagen und Orthesen. Neben den Produkten der Fachhandels-Marke Juzo gibt es die Juzo Akademie mit Fortbildungen für den medizinischen Fachhandel, die Marke sportomedix mit hochfunktionellen Produkten für ambitionierte Sportlerinnen und Sportler und die Marke EquiCrown mit medizinischen Kompressionsbandagen für Pferde. Mit Hightech, Handarbeit und Herzblut arbeiten die Mitarbeitenden bei Juzo an innovativen und individuellen Lösungen für mehr Lebensfreude in Bewegung. Weitere Infos unter juzo.de