

Linfedema
El linfedema es causado por una mayor acumulación en el tejido de líquido con un alto contenido en proteínas. El líquido linfático (linfa, lat. lympha = agua clara) solo puede ser transportado de forma insuficiente por un sistema linfático dañado y, por lo tanto, se acumula. El linfedema puede surgir en todas las partes del cuerpo, pero en la mayoría de los pacientes afecta a las piernas.
Sistema linfático
El sistema de vasos linfáticos atraviesa todo el cuerpo y, por lo general, transcurre en paralelo a los vasos sanguíneos. No es un circuito cerrado en sí, sino un sistema semiabierto.
Como componente más importante del sistema inmunitario humano asume la función de un sistema de transporte y de desecho de sustancias como proteínas, grasas alimenticias, patógenos o detritos celulares. El cuerpo no puede eliminar esta «carga linfática» por otras vías. Una alteración del sistema linfático causa una acumulación de líquido y, en consecuencia, una hinchazón visible y palpable, es decir, un edema.
¿Qué es un linfedema?
Definición del linfedema: se trata de una acumulación de líquido linfático en el tejido que causa una hinchazón localizada del mismo. La razón es una limitación de la capacidad de transporte del sistema linfático.
Las causas más comunes de linfedema son enfermedades previas o tratamientos, como cirugías de cáncer de mama con extirpación de los ganglios linfáticos. El linfedema no ocurre inmediatamente después de una intervención. A menudo esto sucede años después, es decir, con un retraso extremo. La predisposición congénita (por ejemplo, muy pocos vasos linfáticos) es mucho más rara.
Es posible que la enfermedad no se reconozca inmediatamente como linfedema. En el tiempo que transcurre sin la terapia apropiada, la condición del linfedema puede cambiar negativamente y la terapia subsiguiente puede volverse más difícil.
Generalmente, el linfedema no causa dolor, pero sí una hinchazón severa con una sensación de tensión en las áreas afectadas, lo que a menudo acaba en importantes restricciones de movimiento y otras complicaciones. Los linfedemas afectan tanto a las mujeres como a los hombres.
¿Qué formas de linfedema existen?
Debido a diferentes causas, se pueden distinguir dos formas de linfedema:
Linfedema primario
El linfedema primario puede ocurrir inmediatamente después del nacimiento o durante el curso de la vida. Las causas de la alteración del sistema linfático son las siguientes:
- Ausencia congénita de vasos linfáticos
- Sobredesarrollo o subdesarrollo de los vasos linfáticos o ganglios linfáticos
- Endurecimiento de ganglios linfáticos
Linfedema secundario
El linfedema secundario ocurre con mucha más frecuencia que el linfedema primario. Siempre hay una causa previa que ha afectado o dañado el sistema linfático. El linfedema secundario puede ocurrir en todas las partes del cuerpo y hay muchas causas para ello.
Ejemplos de causas del linfedema secundario:
- Lesiones que dañan el sistema linfático o los ganglios linfáticos
- Operaciones en las que hay que extirpar ganglios linfáticos o cortar los canales linfáticos (por ejemplo, cirugía de cáncer de mama)
- Inflamaciones causadas por virus, bacterias, hongos, etc.
- Insuficiencia venosa crónica no tratada
- Tumores, enfermedades malignas, radiación, infecciones, picaduras de insectos, etc.
Formas mixtas de linfedema
Además de las formas primaria y secundaria de linfedema, se pueden presentar las siguientes formas mixtas de edema:
Flebolinfedema
El flebolinfedema ocurre casi exclusivamente en las piernas. Es el resultado de una enfermedad flebológica, es decir, una enfermedad del sistema circulatorio, como venas varicosas o una trombosis. Debido al aumento de la presión en las venas se aprieta más líquido de los vasos sanguíneos al tejido. Si no se trata un edema temporal causado por una enfermedad venosa (flebedema), se produce a largo plazo una sobrecarga del sistema linfático. El tejido se endurece y se desarrolla un flebolinfedema.
Linfedema asociado a la obesidad
En estadios avanzados de la obesidad patológica puede surgir un linfedema asociado a la obesidad. Generalmente, se manifiesta de forma simétrica. Las células adiposas agrandadas y presentes en mayor cantidad presionan el sistema linfático y alteran su funcionalidad. El transporte linfático y la absorción de líquido linfático en los ganglios linfáticos están obstaculizados. Además, el aumento del tejido graso ocasiona un proceso inflamatorio alrededor de los vasos linfáticos que causa daños en los mismos. Como consecuencia de estos daños, los vasos linfáticos pierden estanqueidad y el líquido sale al tejido circundante.
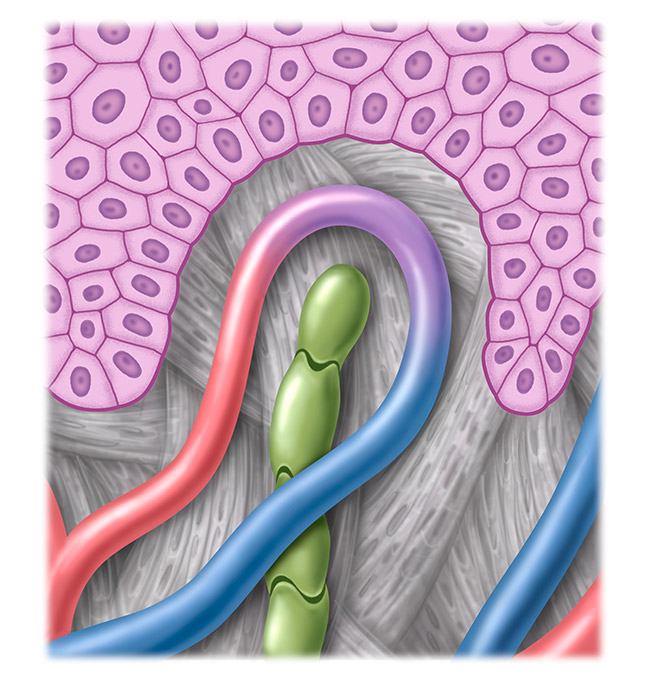
Sistema linfático sano
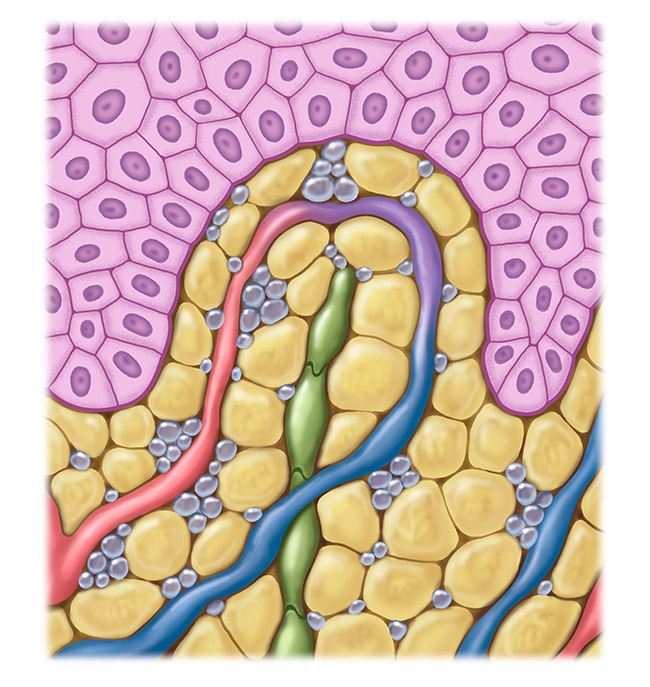
Sistema linfático alterado
Síntomas del linfedema
Los síntomas de un linfedema pueden diferenciarse en síntomas perceptibles internamente y visibles externamente. Con los siguientes puntos usted puede saber si tiene problemas un linfedema.
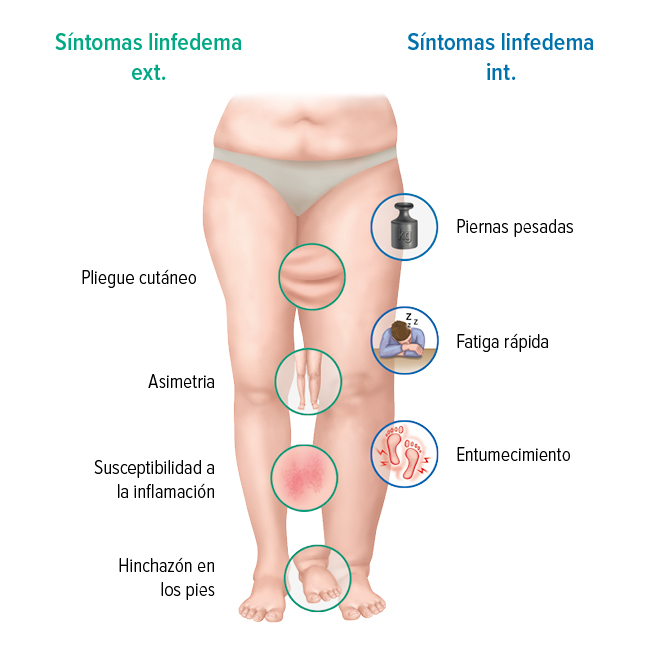
Síntomas visibles externamente
Estos signos son claramente visibles en las áreas afectadas y pueden mostrarse en diferentes grados de la siguiente manera:
- Signo de Stemmer positivo
- Hinchazón asimétrica de una extremidad (por ejemplo, una sola pierna)
- Generalmente, también están hinchados el empeine o el dorso de la mano
- Decoloración de la piel y otros cambios cutáneos
- Susceptibilidad a la inflamación e irritaciones cutáneas
- Pliegues cutáneos claramente visibles en las extremidades afectadas
- Posibles restricciones de movimiento
Síntomas perceptibles internamente
Además de los signos visibles, hay síntomas que pueden indicar linfedema:
- Extremidades cansadas o pesadas
- Sensación de presión y tensión
- Picazón o escozor
- Ligero entumecimiento de la parte del cuerpo afectada
- Fatiga más rápida de la pierna o brazo afectado
Si nota uno o más signos de linfedema, debería consultar a un especialista en venas o vasos linfáticos. Se puede influir positivamente en el desarrollo de la enfermedad mediante un diagnóstico precoz.
El signo de Stemmer y la prueba del pulgar
Un signo de Stemmer positivo puede ser un indicio de linfedema en la pierna. Puede comprobarlo fácilmente en usted mismo.
- Trate de levantar la piel del segundo dedo del pie con el dedo índice y el pulgar. Si logra hacerlo y puede agarrar bien la piel, se habla de un signo de Stemmer negativo. En este caso probablemente no hay linfedema.
- Si no lo logra, es decir, si la piel no se puede levantar, se habla de un signo de Stemmer positivo, que indica que probablemente tiene un linfedema en la pierna.
- Compare los pliegues cutáneos en los dedos indicados de ambos pies. En el pie con un signo de Stemmer positivo, este pliegue cutáneo está claramente engrosado.
Si la hinchazón se encuentra en otra parte del cuerpo, la prueba del pulgar puede resultar útil. Presione el tejido afectado con el pulgar durante aprox. 10 segundos. Si la marca de presión no desaparece inmediatamente después de retirar el pulgar, es el indicio de un linfedema.
Si el signo de Stemmer es negativo, esto no significa necesariamente que se pueda excluir un linfedema. Si tiene otros síntomas, es indispensable que consulte a un especialista.
Delimitación de linfedemas y lipedemas
El lipedema es un trastorno doloroso de la distribución de la grasa que produce igualmente un aumento del contorno. Ocasionalmente se confunden, pero el lipedema y el linfedema difieren en muchos aspectos. Para mostrarle las diferencias entre los dos cuadros clínicos, hemos comparado los criterios de diferenciación más importantes. Esto le facilitará comprender un posible diagnóstico.
| LINFEDEMA | LIPEDEMA | |
| Aparición del edema | asimétrico y simétrico | solo simétrico |
| Dolor (presión, contacto, etc.) | no | sí |
| Erisipela | frecuente | no |
| Hinchazón en el empeine y/o el dorso de la mano | sí | no |
Importante: Este autocontrol no sustituye la visita a un médico o a un especialista. Para un diagnóstico correcto, es indispensable una visita.
¿Qué estadios del linfedema existen?
El linfedema se puede dividir en cuatro estadios, dependiendo de su gravedad. La estadio también determina la forma de terapia del linfedema que debe seguirse inmediatamente después del diagnóstico para contrarrestar una expansión o agravamiento.
Estadio 0 – Fase latente
Estadio 0 – Fase latente
- Daño diagnosticado del sistema linfático
- No hay edema visible (todavía)
Estadio I – Fase espontáneamente reversible
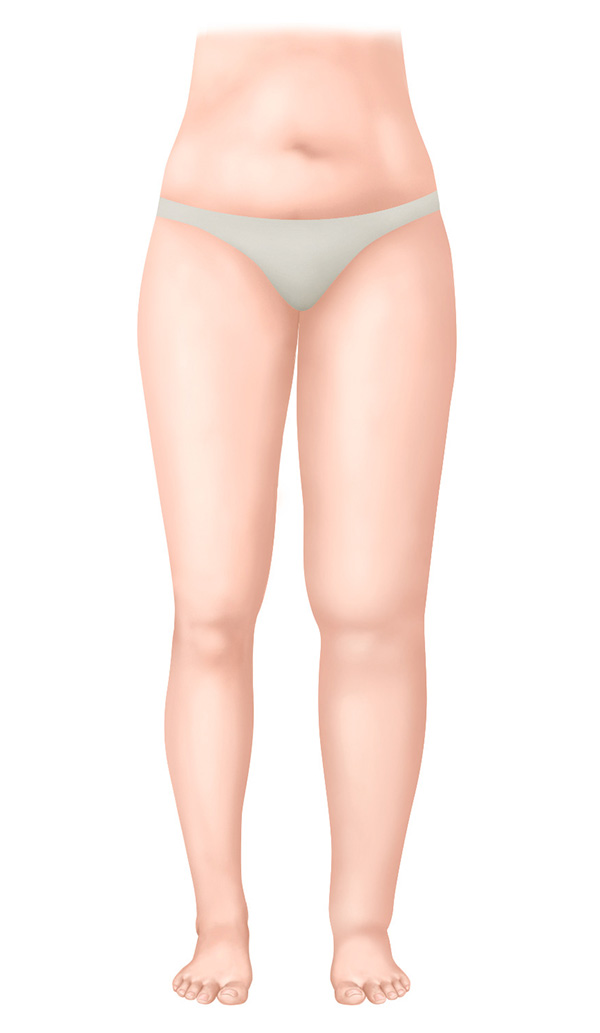
Estadio I – Fase espontáneamente reversible
- Hinchazón blanda
- El edema se reduce al sentarse con las piernas en alto
- La presión de los dedos deja una marca de presión visible
Estadio II – Fase no reversible espontáneamente
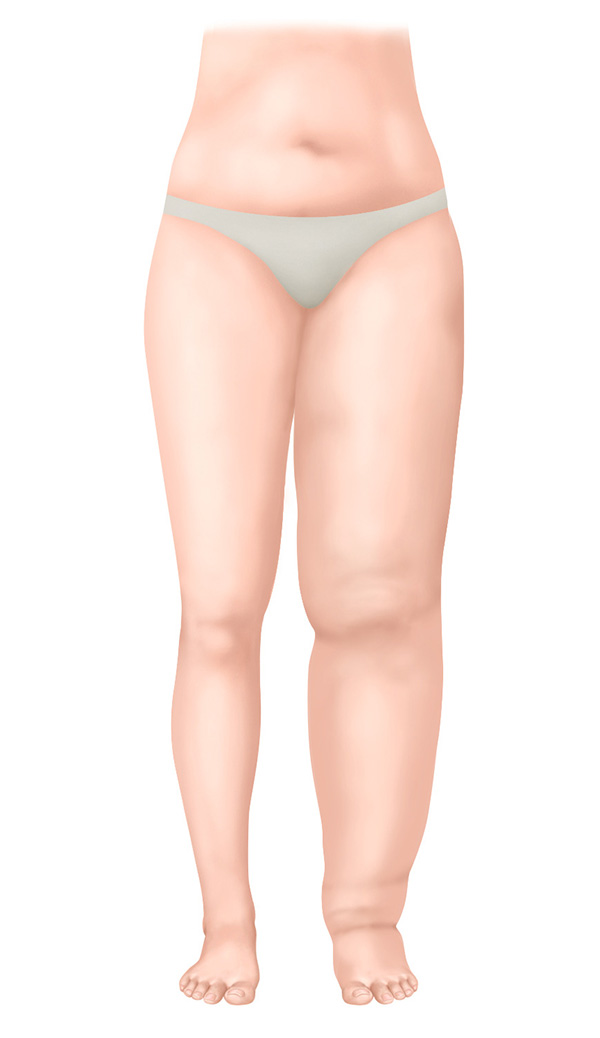
Estadio II – Fase no reversible espontáneamente
- Tejido conjuntivo endurecido
- El edema ya no se reduce al sentarse con las piernas en alto
- Apenas resulta posible presionarlo con el dedo
Estadio III – Fase irreversible
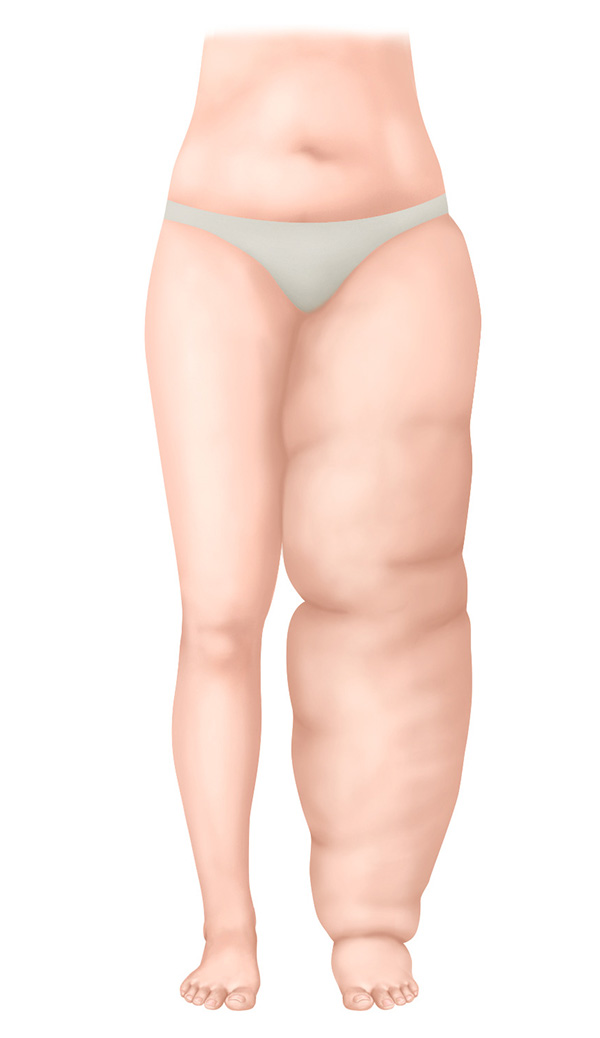
Estadio III – Fase irreversible
- El volumen de la parte del cuerpo afectada ha aumentado de forma considerable
- Piel endurecida con cambios cutáneos
- Limitación severa de la movilidad
El concepto de tratamiento para linfedemas
La única opción de tratamiento que ha demostrado mejorar el linfedema o contrarrestar su empeoramiento es la terapia física de descongestión compleja (TDC). En la primera fase del TDC, se descongestiona el tejido al máximo posible. En el caso ideal, esto se consigue mediante un drenaje linfático manual (DLM) diario y un tratamiento de compresión adaptado al estadio del linfedema con sistemas de compresión variable (SCV) o vendajes de compresión. En la segunda fase, se trata de mantener el estado descongestionado con la ayuda de DLM y una prenda de compresión de tejido plano fabricada individualmente (Juzo Expert o Juzo Expert Strong). El cuidado de la piel, los ejercicios de descongestión y la medida necesaria de iniciativa propia por parte de los pacientes son importantes para toda la terapia. Solo a través de una terapia coherente y continua se puede reducir la extensión del linfedema y mantener este éxito de forma permanente.
Métodos operativos
- Retirada parcial o completa del tejido aumentado, con el fin de reducir la producción de linfa (métodos de resección).
- Evacuación del líquido linfático del sistema de vasos linfáticos por vía extraanatómica, p. ej., a través de una conexión del vaso linfático y la vena (procedimientos derivativos)
- Conexión de las partes bloqueadas o interrumpidas del sistema de vasos linfáticos, p. ej., mediante el trasplante de canales y ganglios linfáticos (procedimientos reconstructivos)
Para todas estas medidas y procedimientos deben existir condiciones y circunstancias muy específicas y se deben sopesar los beneficios y los riesgos.
¿Qué complicaciones pueden surgir?
Si el linfedema no se trata en absoluto o de forma insuficiente o incorrecta, se pueden desarrollar alteraciones cutáneas, endurecimiento de los tejidos y otras complicaciones a lo largo de los años que, por su parte, pueden provocar problemas adicionales.
La piel se reseca en las áreas afectadas por el linfedema y comienza a descamarse. Dado que el sistema linfático dañado no puede eliminar adecuadamente la proteína, esta se acumula en el tejido. Esto puede causar inflamación. Se forma nuevo tejido conjuntivo y, en consecuencia, el edema se hace aún más grande y se endurece (fibrosis).
Dado que el sistema inmunitario de los pacientes con linfedema queda alterado en el área afectada, el organismo es más susceptible a infecciones bacterianas de la piel, como erisipela o micosis. Estas se deben tratar con medicamentos tan pronto como sea posible.
